Soins du visage à l’oxygène
2 juin 2021
Sinus lift et correction de l’os de la mâchoire
8 juin 2021Anatomie de la glande mammaire pour une planification chirurgicale sûre
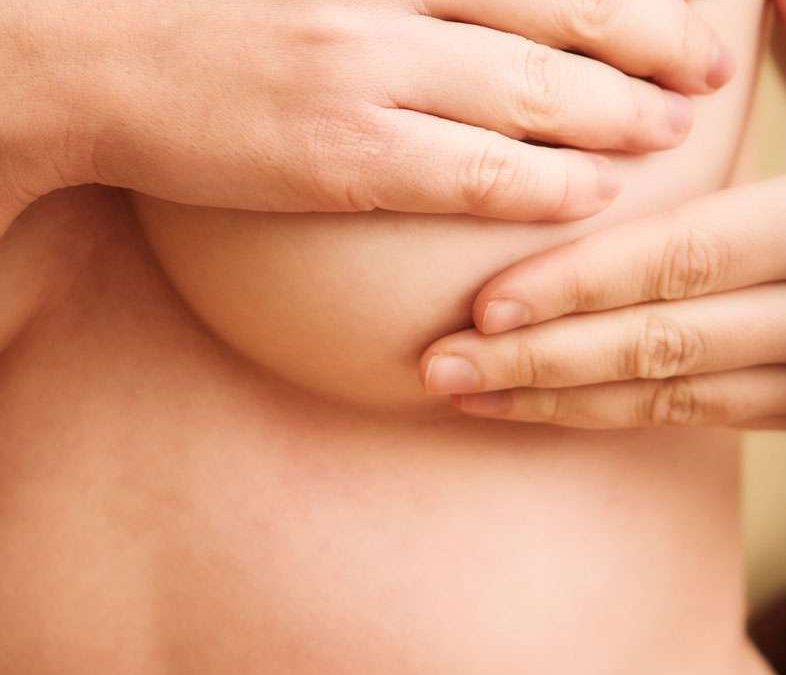
La forme de la glande mammaire varie selon les patientes, mais connaître et comprendre l’anatomie du sein garantit une planification chirurgicale sûre. Lorsque les seins sont soigneusement examinés, des asymétries importantes sont révélées chez la plupart des patientes.
Toute asymétrie préexistante, courbure de la colonne vertébrale ou déformation de la paroi thoracique doit être reconnue et démontrée à la patiente, car elles peuvent être difficiles à corriger et peuvent devenir perceptibles dans la période postopératoire. Des photographies préopératoires avec plusieurs vues sont obtenues sur toutes les patientes et conservées dans le dossier médical.
L’apport sanguin à la peau du sein dépend du plexus sous-cutané, qui est en communication avec les vaisseaux sous-jacents plus profonds alimentant le parenchyme mammaire. L’approvisionnement en sang est dérivé de ce qui suit :
- Les perforantes mammaires internes (notamment les deuxièmes à cinquième perforantes)
- L’artère thoraco-acromiale
- Les vaisseaux à serratus antérieur
- L’artère thoracique latérale
- Les branches terminales des troisièmes à huitième perforantes intercostales
La vascularisation des perforantes supéromédiales des vaisseaux mammaires internes est particulièrement robuste et représente environ 60 % de la vascularisation totale du sein. Cet apport sanguin riche permet diverses techniques de réduction, assurant la viabilité des lambeaux cutanés après la chirurgie.
L’innervation sensorielle du sein est de nature dermatomique. Il est principalement dérivé des branches antérolatérale et antéromédiale des nerfs intercostaux thoraciques T3-T5. Les nerfs supraclaviculaires des fibres inférieures du plexus cervical assurent également l’innervation des parties supérieure et latérale du sein. Les chercheurs pensent que la sensation au mamelon provient en grande partie de la branche cutanée latérale de la T4.
Est-ce normal de sentir ses glandes mammaires ?
Oui, il est normal de sentir sa glande mammaire, le sein est composé de tissu adipeux et de tissus glandulaires producteurs de lait. Le rapport entre le tissu adipeux et le tissu glandulaire varie selon les individus. De plus, avec le début de la ménopause (c’est-à-dire une diminution des taux d’œstrogènes), la quantité relative de tissu adipeux augmente à mesure que le tissu glandulaire diminue.
La base du sein recouvre le muscle grand pectoral entre les deuxièmes et sixièmes côtes à l’état non ptotique. La glande est ancrée au fascia grand pectoral par les ligaments suspenseurs décrits pour la première fois par Astley Cooper en 1840. Ces ligaments traversent le parenchyme du tissu mammaire depuis le fascia profond sous le sein et se fixent au derme de la peau.
Parce qu’ils ne sont pas tendus, ils permettent le mouvement naturel du sein. Ces ligaments se détendent avec l’âge et le temps, entraînant éventuellement une ptose mammaire. Le pôle inférieur du sein est plus plein que le pôle supérieur. La queue de Spence s’étend obliquement jusqu’à la paroi médiale de l’aisselle.
Le sein recouvre le muscle grand pectoral ainsi que la partie supérieure du muscle grand droit de l’abdomen en inféro-médial. Le mamelon doit se trouver au-dessus du pli sous-mammaire et est généralement au niveau de la quatrième côte et juste latéralement à la ligne médio-claviculaire. La mesure moyenne entre le mamelon et l’encoche sternale d’un sein jeune et bien développé est de 21 à 22 cm ; un triangle équilatéral formé entre les mamelons et l’encoche sternale mesure en moyenne 21 cm de côté.
Musculature liée à la poitrine
Le sein repose sur la musculature qui enveloppe la paroi thoracique. Les muscles impliqués comprennent le grand pectoral, le dentelé antérieur, l’oblique externe et le rectus abdominis fascia. L’approvisionnement en sang qui assure la circulation de ces muscles se perfore jusqu’au parenchyme mammaire, alimentant ainsi également le sein en sang. En maintenant la continuité avec la musculature sous-jacente, le tissu mammaire reste richement perfusé, évitant ainsi les complications de la chirurgie esthétique ou reconstructive qui nécessite la pose d’un implant mammaire.
Où se situe le muscle pectoral chez une femme ?
Le muscle grand pectoral femme est un muscle large qui s’étend de son origine sur la clavicule médiale et le sternum latéral jusqu’à son insertion sur l’humérus. L’artère thoraco-acromiale fournit son apport sanguin principal, tandis que les perforantes intercostales provenant de l’artère mammaire interne fournissent un apport sanguin segmentaire. Les nerfs thoraciques antérieurs médial et latéral assurent l’innervation du muscle, entrant postérieurement et latéralement. L’action du grand pectoral est de fléchir, d’ajouter et de faire pivoter le bras en dedans.
Le grand pectoral est extrêmement important en chirurgie mammaire esthétique et reconstructive car il assure la couverture musculaire de l’implant mammaire. En chirurgie reconstructive, le muscle grand pectoral recouvre l’implant, ce qui réduit le risque d’exposition de l’implant, car la peau et les tissus sous-cutanés sous-jacents sont souvent minces après une mastectomie. Le muscle fournit également du tissu supplémentaire entre l’implant et la peau, diminuant ainsi la palpabilité de l’implant.
Souvent, le placement de l’implant sous le muscle le rend visible lorsque le pectoral est contracté. Dans ces cas, il peut être utile de libérer le muscle pectoral de ses attaches inférieure et médiale pour diminuer l’incidence des contractions notables. De plus, avec une libération inférieure du muscle pectoral, un positionnement inférieur de l’implant peut être obtenu, ce qui donne un aspect plus esthétique.
Serratus antérieur femme
Le muscle serratus antérieur est un muscle large qui longe la paroi thoracique antérolatérale. Son origine est la surface externe des bords supérieurs de la première à la huitième côte et son insertion se fait sur la surface profonde de l’omoplate. Son apport vasculaire provient également de l’artère thoracique latérale et des branches de l’artère thoracodorsale. Le long nerf thoracique sert à innerver le dentelé antérieur, qui agit pour faire tourner l’omoplate, élevant la pointe de l’épaule et tirant l’omoplate vers l’avant vers le corps. La section du long nerf thoracique est soigneusement évitée lors d’une dissection des ganglions lymphatiques axillaires car sa perte entraîne un « s’envoler » lorsque l’omoplate est libérée de la paroi thoracique et se déplace vers le haut et vers l’extérieur.
Parce que le dentelé antérieur est sous-jacent à la face latérale du sein, en chirurgie esthétique, une élévation brutale du grand pectoral élève latéralement par inadvertance une petite partie du muscle dentelé. Souvent, le dentelé antérieur doit être fortement élevé pour obtenir une couche musculaire suffisante pour couvrir l’implant.
Grand droit de l’abdomen
Le muscle droit de l’abdomen délimite le bord inférieur du sein. C’est un muscle allongé qui va de son origine à la crête du pubis et du ligament interpubien jusqu’à son insertion au niveau du processus xiphoïde et des cartilages de la cinquième à la septième côte. Il agit pour comprimer l’abdomen et fléchir la colonne vertébrale. Les 7e à 12e nerfs intercostaux procurent une sensation à la peau sus-jacente et innervent le muscle. La vascularisation du muscle est maintenue par un réseau entre les artères épigastriques profondes supérieure et inférieure.
Lors de la pose d’un implant pour la reconstruction mammaire, en essayant d’obtenir une couverture complète avec le muscle, le fascia droit doit souvent être élevé pour placer l’implant suffisamment caudale. Ce fascia dense et épais est souvent intimement adhérent aux côtes en dessous. Une fois que l’aponévrose est élevée et libérée, le positionnement et l’expansion appropriés de l’implant peuvent se poursuivre.
Muscle Oblique externe
Le muscle oblique externe est un muscle large qui longe l’abdomen antérolatéral et la paroi thoracique. Son origine est des 8 côtes inférieures, et son insertion se fait le long de la moitié antérieure de la crête iliaque et de l’aponévrose de la ligne blanche du xiphoïde au pubis. Il agit pour comprimer l’abdomen, fléchir et faire pivoter latéralement la colonne vertébrale et abaisser les côtes. Les 7e à 12e nerfs intercostaux servent à innerver l’oblique externe. Une vascularisation segmentaire est maintenue par les 8 artères intercostales postérieures inférieures.
Le muscle oblique externe vient en butée contre le sein sur la face latérale inférieure. Élevé avec le fascia du rectus abdominis pour fournir une couverture inférieure de l’implant mammaire pendant la chirurgie reconstructive, son fascia, comme le fascia du muscle rectus abdominis, doit être libéré de manière adéquate pour permettre le placement et l’expansion corrects de l’implant. En chirurgie esthétique, la mise en place de l’implant en bas n’est généralement pas en dessous de ces attaches fasciales. Si l’implant est placé derrière le fascia, l’implant « monte souvent trop haut » et peut entraîner un effet de « double bulle », dans lequel le parenchyme mammaire glisse sur et hors de l’implant.